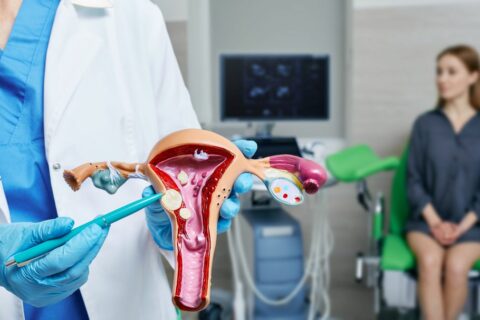
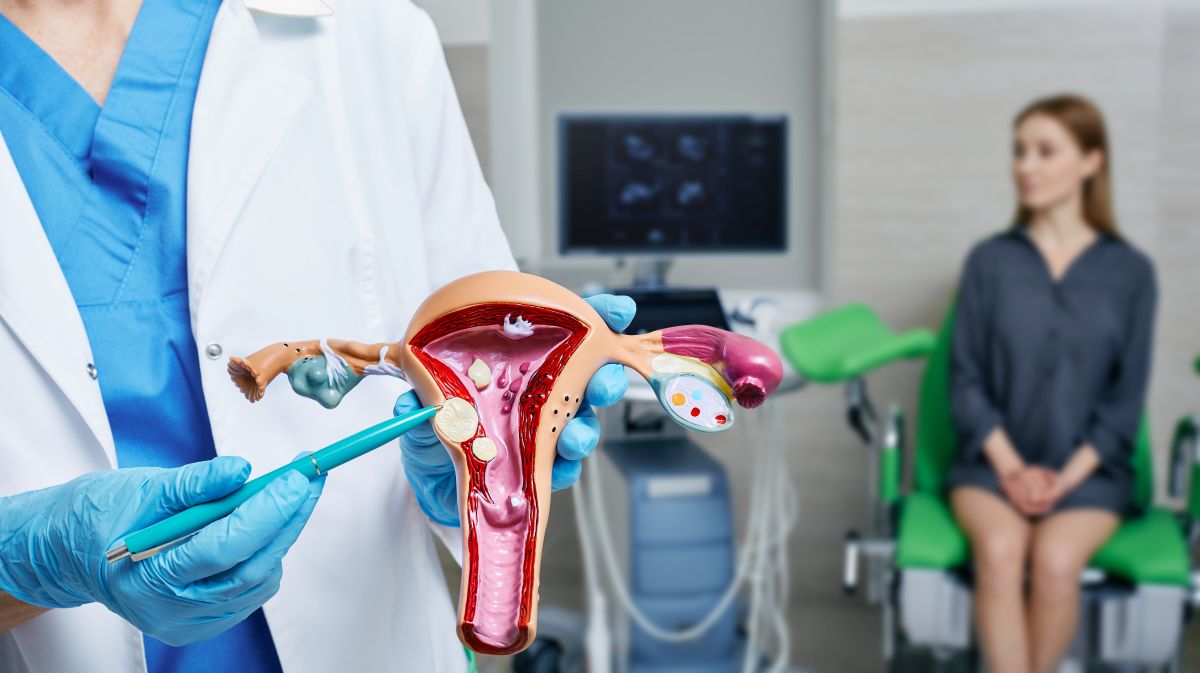
L’infertilité féminine d’origine utérine est un diagnostic complexe qui touche de nombreuses femmes dans leur désir de devenir mères. Toutefois, grâce aux avancées de la médecine reproductive, il existe aujourd’hui de multiples options pour obtenir une grossesse, allant des traitements pharmacologiques et chirurgicaux aux techniques de procréation médicalement assistée.
L’utérus a pour fonction principale de maintenir et protéger la grossesse pendant les neuf mois de gestation grâce aux fluctuations des hormones sexuelles qui régulent le cycle menstruel. Cependant, des altérations de la forme ou du fonctionnement de l’utérus peuvent entraîner des complications affectant la capacité reproductive de la femme.