Le don d’ovocytes est un traitement présentant de fortes garanties et de hauts taux de succès, particulièrement indiqué pour les femmes qui ne peuvent pas concevoir avec leurs propres ovocytes. Bien qu’il s’agisse d’un traitement coûteux, son efficacité en fait une solution viable pour de nombreuses femmes et couples qui souhaitent fonder une famille et qui, sans ce traitement, ne pourraient pas y arriver.
En fonction du phénotype, du groupe sanguin et de la disponibilité d’ovocytes présentant les mêmes caractéristiques que la patiente, il est possible de réaliser un don à l’aide d’ovocytes frais, après une ponction folliculaire, ou bien d’ovocytes vitrifiés, c’est-à-dire congelés.
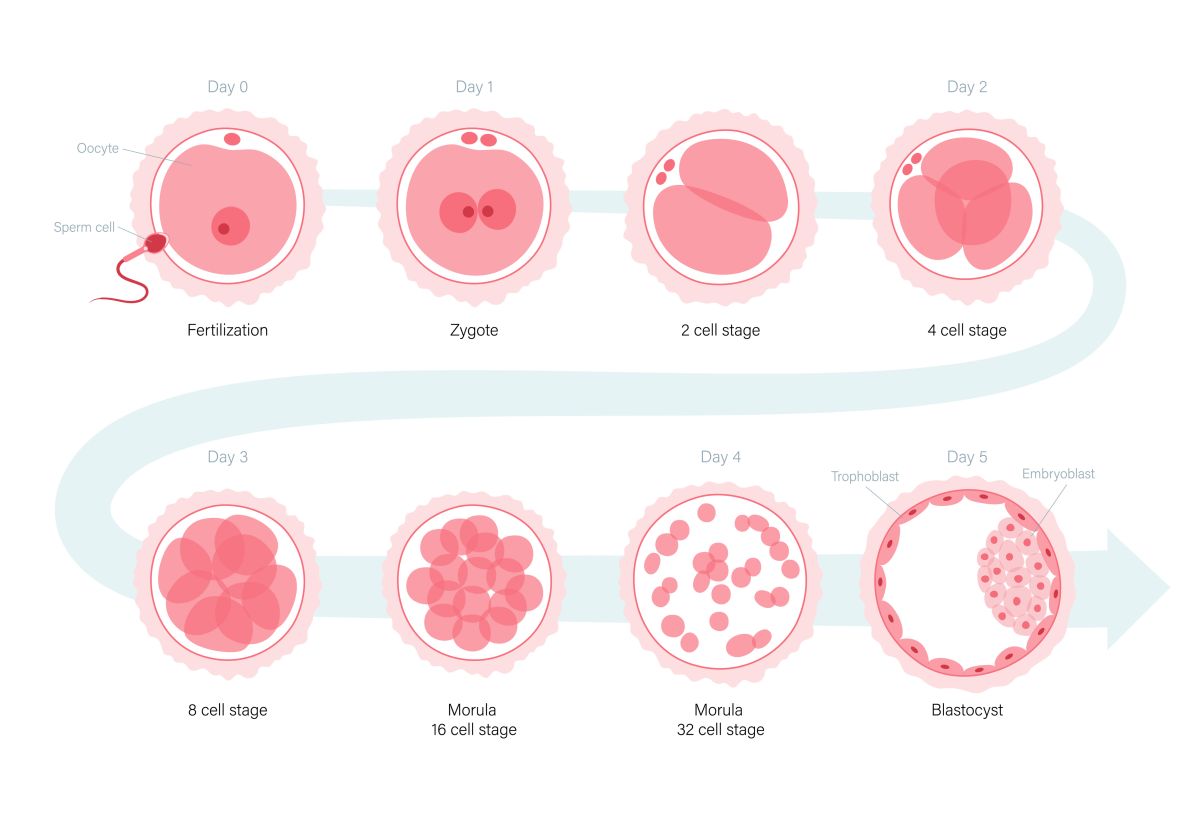
Dans le premier cas, celui du don en frais, la donneuse et la patiente receveuse doivent avoir leurs cycles synchronisés. Ainsi, les ovocytes sont prélevés et fécondés au cours du même cycle.
D’autre part, réaliser un traitement de don d’ovules avec des ovocytes vitrifiés ne nécessite pas de synchronisation des cycles entre la patiente et la donneuse. La donneuse a déjà effectué son cycle de stimulation auparavant, et les ovocytes ont été vitrifiés en attente d’être fécondés lorsqu’une receveuse correspondant à ces caractéristiques est trouvée. Au moment où une patiente compatible est identifiée, ces ovocytes sont décongelés, fécondés, puis le meilleur embryon est transféré, tandis que les autres embryons viables sont vitrifiés, s’il y en a.
Dans le cadre du don d’ovocytes vitrifiés, il existe des banques d’ovocytes, facilitant l’accès à des ovocytes présentant une plus grande diversité de caractéristiques physiques, ce qui réduit le temps d’attente pour réaliser le traitement de don d’ovocytes.
Grâce aux progrès réalisés dans la technique de vitrification, les taux de réussite avec des ovocytes frais et vitrifiés sont très similaires. Ainsi, bien qu’à première vue un don d’ovocytes frais puisse sembler plus avantageux, si la donneuse ne répond pas bien au traitement médicamenteux, la patiente devra reporter le traitement, ce qui ajoute une charge émotionnelle et du stress à ce moment-là.