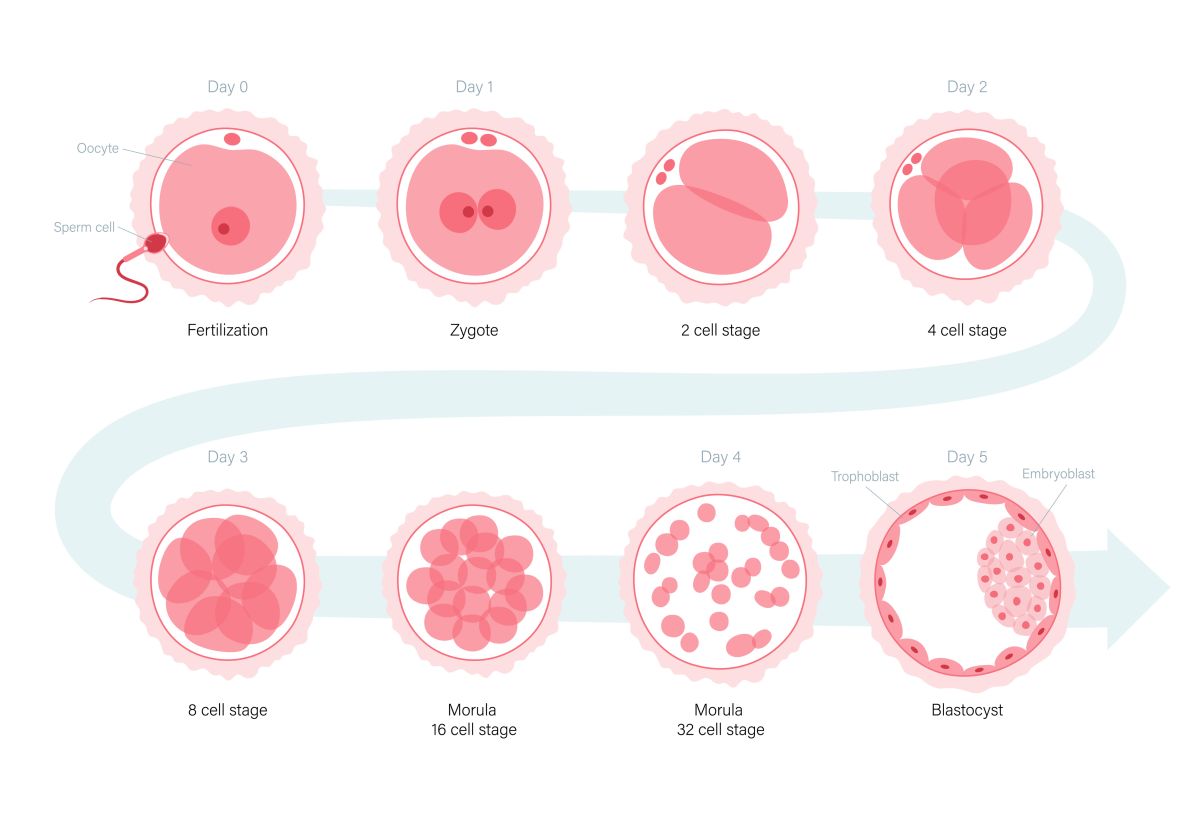
La ovodonación es un tratamiento de reproducción asistida que consiste en realizar una fecundación in vitro (FIV), fecundando unos óvulos provenientes de una donante joven, sana y anónima junto con la muestra de semen de la pareja o de un donante. Este tratamiento se realiza cuando los óvulos de la paciente no tienen la calidad suficiente para generar embriones viables, cuando se dan abortos de repetición, baja reserva ovárica, alteraciones genéticas que no permitan conseguir un embarazo viable entre otras muchas.
De la misma forma que ocurre con la fecundación in vitro (FIV), la fecundación y el desarrollo embrionario tiene lugar en el laboratorio para obtener embriones viables con calidad suficiente para dar lugar a un embarazo y un bebé sano en casa.
Debido a que el origen de los óvulos son donantes jóvenes, sanas y sin antecedentes, las garantía de este tratamiento y la probabilidad de éxito es mucho mayor que en muchos otros.