La méthode ROPA, ou Réception d’Ovocytes de la Partenaire, est une technique avancée de procréation médicalement assistée qui permet aux couples de femmes de partager la maternité et de participer ensemble au processus de création d’une famille.
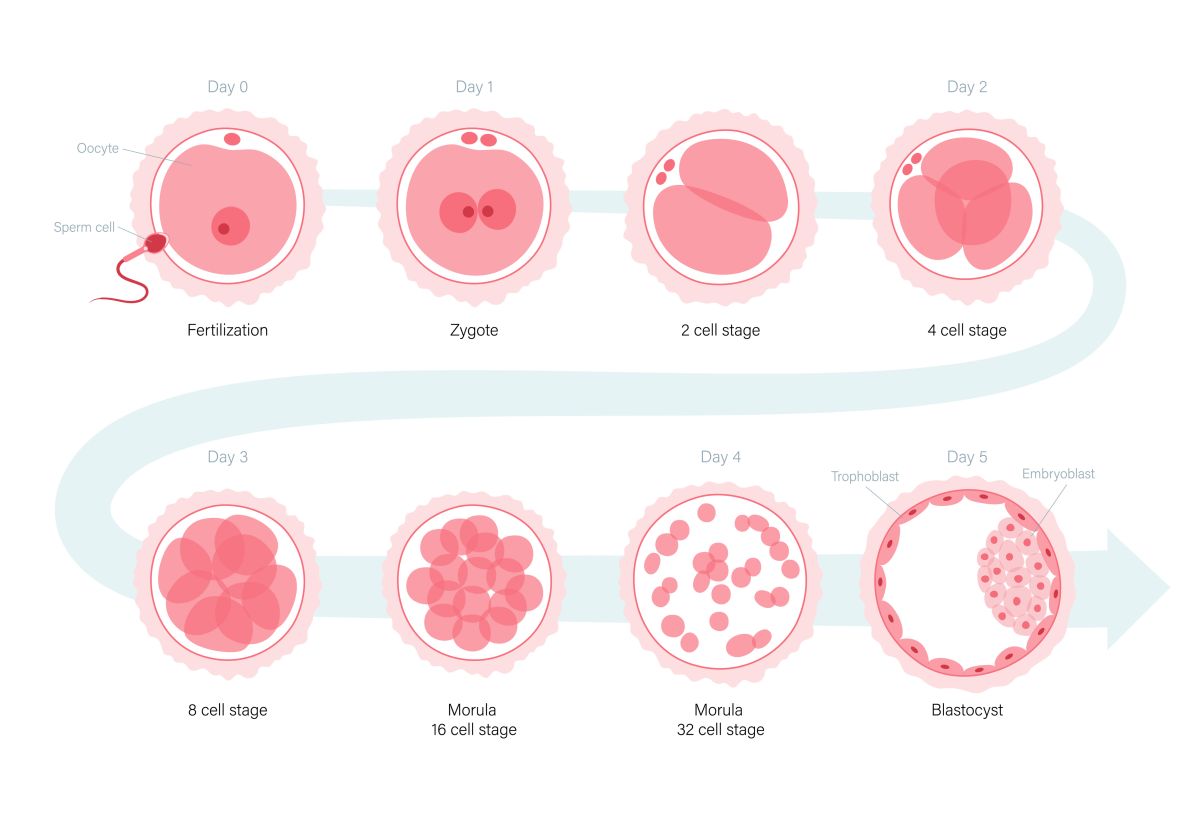
Le traitement ROPA consiste en une maternité partagée, dans laquelle l’une des femmes du couple donne ses ovocytes pour qu’ils soient fécondés avec un échantillon de sperme provenant d’un donneur anonyme. Les embryons obtenus sont ensuite transférés dans l’utérus de l’autre femme du couple, qui portera le bébé jusqu’à la naissance.
Grâce à cette technique, les deux femmes participent directement au processus : l’une apporte la charge génétique et l’autre porte la grossesse, créant ainsi des liens affectifs et biologiques, dans lesquels l’épigénétique pourrait également jouer un rôle important.